
患者: 男,47岁。
主诉: 右侧颜面部胀痛12天。
现病史: 患者于入院前12天无明显诱因出现右侧颜面部胀痛,伴右侧面部麻木感,无发热、头痛,无视力下降,无鼻塞、头痛等不适,就诊于当地社区医院,给予“阿莫西林、替硝唑康”治疗3天,症状未见明显缓解。后就诊于无锡市人民医院,行鼻窦CT、血常规检查后,诊断考虑“1.面部蜂窝织炎?2.急性鼻窦炎”,建议患者更换抗生素继续输液治疗,患者遂回社区继续输液治疗4天,症状仍未见好转。后患者又就诊于无锡市五院、二院,均建议患者住院治疗,患者未住院。今为求进一步诊疗,就诊于我科门诊,门诊检查后拟“右鼻窦肿物”收住入院。发病以来,夜眠饮食尚可,大小便无异常,体重无明显变化.
既往史: 既往体健,无基础病病史,无肝炎、结核、疟疾,预防接种史在当地预防机构正常接种,无手术史、外伤史、输血史、献血史,无食物、药物过敏史。
CT平扫所示:诸鼻窦发育可。右侧上颌窦-筛窦-鼻腔内见软组织肿块影,大小约48mmx30mm,边界欠清,突入邻近右侧眼眶、右侧颌面部皮下,邻近右侧眼眶底壁局部骨质破坏,右眼下直肌上移。余略。
CT影像诊断:右侧上颌窦-筛窦-鼻腔占位性病变,累及右侧眼眶及颌面部,建议增强及进一步检查。
MR平扫及增强所示:右侧上颌窦-右侧鼻腔软组织肿块,T1WI呈等、低、稍高信号,T2WI呈等、高信号,压脂呈高低混杂信号,DWI高b值呈高信号,ADC呈低信号,增强扫描不均匀强化,内可见小片状无强化区,窦壁骨质局部破坏,病变向上突入右侧眼眶达下直肌下缘,与下直肌分界尚清,向内达右侧中上鼻道及右侧筛窦,向前累及右侧脸颊前缘软组织,向后累及右侧翼腭窝。
MR影像诊断:右侧上颌窦-右侧鼻腔肿块累及右侧眼眶、右侧侧脸颊前缘软组织,结合平扫+增强,考虑肿瘤性病变,性质倾向于恶性,淋巴瘤?鳞癌?内翻性乳头状瘤恶变?其它待排,请结合临床及病检分析随诊。
病理诊断:横纹肌肉瘤NOS
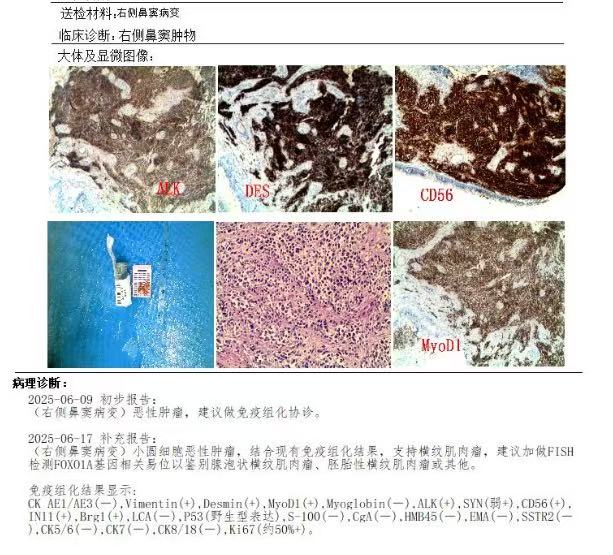
一、概述
横纹肌肉瘤(rhabdomyosarcoma, RMS)起源于向横纹肌分化的原始间叶细胞,由不同分化程度的横纹肌母细胞构成,恶性程度高,进展迅速;发生率次于恶性纤维组织细胞瘤和脂肪肉瘤,居软组织肉瘤第三位;主要发生于头颈部、腹膜后、泌尿生殖系统和四肢。其中鼻腔、鼻窦是好发部位之一,约占头颈部横纹肌肉瘤的30%;可以发生于任何年龄,以儿童和青少年常见,男性略多见,且鼻腔、鼻窦RMS极易侵犯颅内,造成瘤细胞在蛛网膜下腔播散。
二、病理
根据2020年世界卫生组织(WHO)制定的软组织与骨肿瘤分类,横纹肌肉瘤在病理上可分为以下四种类型:
胚胎型横纹肌肉瘤(ERMS): 最常见,多发生在5岁以下的儿童,常发生在头颈部、生殖器官或尿道器官,是预后最好的类型,治愈率较高。
腺泡型横纹肌肉瘤(ARMS): 次常见,多见于青少年,常发生在躯干和四肢,预后相对较差,需要更高强度的治疗。
梭形细胞/硬化性横纹肌肉瘤(SRMS): 相对少见,多见于儿童,最常见部位是睾丸旁区域,其次是头部和颈部,预后更差。
多形性横纹肌肉瘤(PRMS) : 非常罕见,主要发生于成人,预后最差。
三、临床表现:
头面部主要发生于眼眶、鼻咽、口咽、腮腺及耳道等部位; 临床上主要表现为局部肿块,临床表现为颌面部肿胀或肿块,根据肿瘤部位可有鼻塞、声音嘶哑、口齿不清、流脓血涕、眼球移位、耳痛伴发热等症状病变恶性程度较高,临床上具有进展迅速、早期侵犯邻近组织、早期淋巴结和血行转移等特点原发于鼻腔、鼻窦者主要表现为鼻塞,上颌部肿胀或头痛,流脓涕或涕中带血。原发或侵犯眼及眼眶时主要表现为眼球外突、溢泪、视力下降、眼眶肿胀等。原发于其他部位也主要表现为局部肿块、压迫或骨质破坏症状。诊断本病生长迅速,侵袭性强,故患者常在就诊时已有病变周围结构的广泛侵犯及破坏;最常累及颅内及眼眶,颅内受累表现为颅底脑膜增厚、强化,海绵窦增宽等,累及脑膜后容易发生蛛网膜下腔播散,亦可侵犯鼻咽部、咽旁间隙、翼腭窝等结构;易发生血行及淋巴转移,而头颈部横纹肌肉瘤淋巴结转移发生率较低。
四、影像特点
CT表现: 鼻腔鼻窦横纹肌肉瘤形态不规则,边界不清楚,平扫病变密度与肌肉近似,相对比较均匀,少数密度不均匀,极少数病变内部可见钙化。大多数病变可伴有邻近骨质的受累,表现为溶骨性骨质破坏,提示病变呈侵袭性生长,恶性度较高。
MRI表现:
T1WI信号:在T1加权像上,鼻腔鼻窦横纹肌肉瘤通常表现为等信号或稍低信号,但当肿瘤内有出血时,可出现斑点状高信号。
T2WI信号:T2加权像上多为等信号或稍高信号,且信号往往欠均匀,这是因为肿瘤细胞成分多样,以及可能存在黏液样变性、坏死等不同成分。
DWI信号:弥散加权成像(DWI)上,肿瘤水分子弥散明显受限,表现为高信号,这有助于与其他一些信号相似但弥散不受限的病变相鉴别。
增强扫描表现
强化程度:增强扫描后,病变呈中度强化,强化程度近似或略高于肌肉组织,但强化不均匀,部分可呈环形强化或葡萄样强化,病灶内无强化区,经病理证实多为肿瘤内出血、坏死或被快速生长的肿瘤组织包裹的黏液成分。
边界显示:增强扫描后肿瘤边界显示更清晰,能更好地显示肿瘤与周围组织的关系,有助于判断肿瘤的侵犯范围。
对周围结构侵犯的显示
颅内侵犯:鼻腔鼻窦横纹肌肉瘤生长迅速,侵袭性强,常累及颅内,MRI可清晰显示颅底脑膜增厚、强化,海绵窦增宽等颅内受累表现,对于判断肿瘤是否侵犯颅内及侵犯的范围具有重要意义。
眼眶侵犯:能准确显示肿瘤是否侵犯眼眶,以及侵犯的程度,如眼外肌受累、眼球受压移位等情况。
其他结构侵犯:还可以显示肿瘤是否侵犯鼻咽部、咽旁间隙、翼腭窝等结构,为临床分期和治疗方案的制定提供重要依据。
病例一展示:
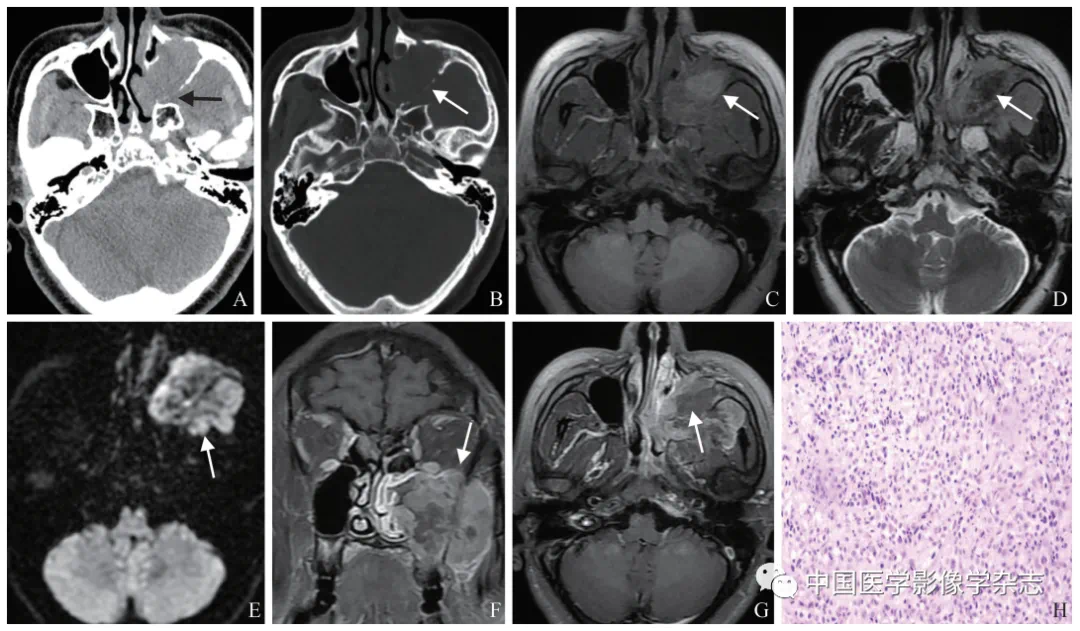
图1:女,46岁,左侧上颌窦多形性横纹肌肉瘤。CT平扫示肿瘤位于左侧上颌窦,平均CT值约46 Hu,与周围软组织分界欠清,肿块向后生长侵犯翼腭窝(箭,A),左侧上颌窦诸窦壁可见明显骨质破坏(箭,B);MRI轴位T1WI示左侧上颌窦不规则肿块,呈等信号,其内见斑片状稍高信号影(箭,C);轴位T2WI示肿瘤呈不均匀稍高信号,其内见斑片状低信号影(箭,D);DWI呈不均质高信号(箭,E);MRI增强T1WI冠状位及轴位示肿瘤呈不均匀花环状强化(箭,F);内见片状无强化区(箭,G);病理镜下示肿瘤细胞异型性显著,形态多样,由大量梭形细胞、圆形细胞、不规则形细胞混合构成,核深染,胞质呈嗜酸性,核分裂及病理性核分裂多见(HE,×200,H)
病例二展示:
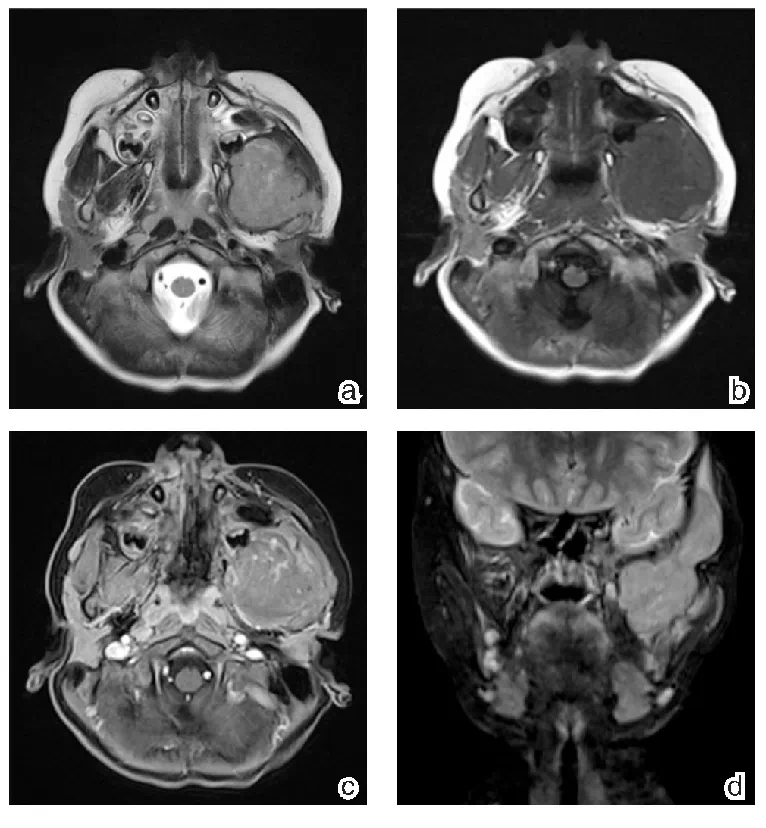
图2:胚胎型横纹肌肉瘤。MR左颞下窝及颞部皮下区不规则形肿块,43 mmx42 mmx70 mm,边界不清, T2WI呈等信号(图a),T1WI呈等信号(图b),T2WI压脂呈稍高信号(图d),其内信号尚均匀,增强扫描中度强化(图c);肿块与左侧咬肌、颊肌、翼内外肌分界不清楚,包绕及侵犯左侧上颌升支、蝶骨翼突外侧板,向前推压左上颌窦后外侧壁,向外推压左侧腮腺,分界尚清。
病例三展示:
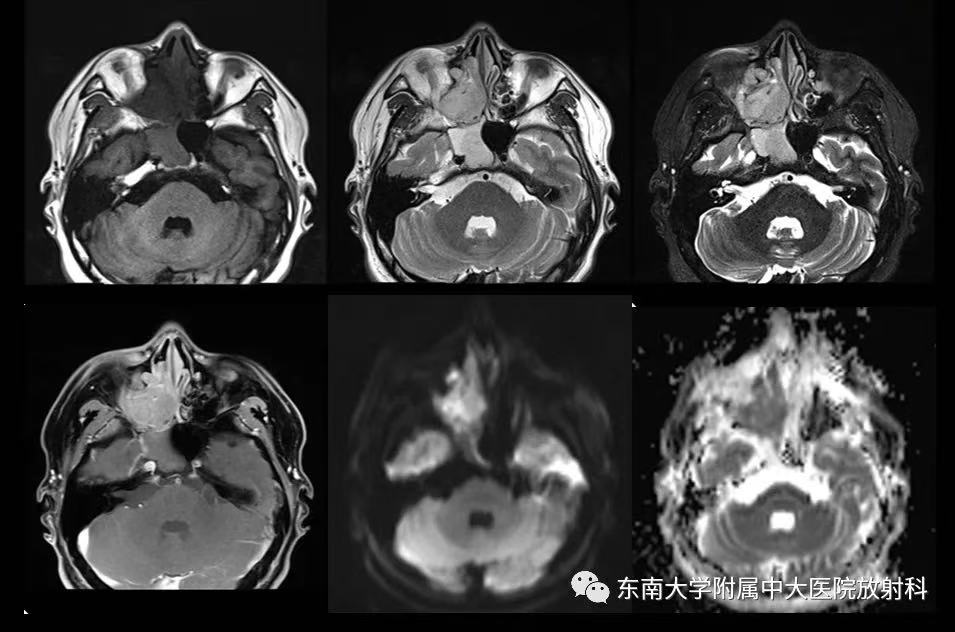
图3:男,23岁,右侧颈部包块2月余。病灶占据鼻腔、筛窦及上颌窦,侵犯眼眶,与内直肌界限欠清,右侧翼腭窝受累。病理:腺泡状横纹肌肉瘤。
五、鉴别诊断
1.内翻乳头状瘤NIP:多发生于40-70岁人群,好发于鼻腔外壁近中鼻道处。多沿鼻腔外侧壁生长,可压迫、侵蚀周围骨质,但程度较低,增强扫描时见瘤体轻中度“脑回样”强化。若出现鼻窦鼻甲虫蚀状骨质破坏,可提示恶变。总而言之,若病变短时间生长速度较快,病变内可见不规则“栅栏”状改变,或出现虫蚀状骨质破坏,高度提示恶变。内翻性乳头状瘤恶变成鳞状上皮癌相对多见。
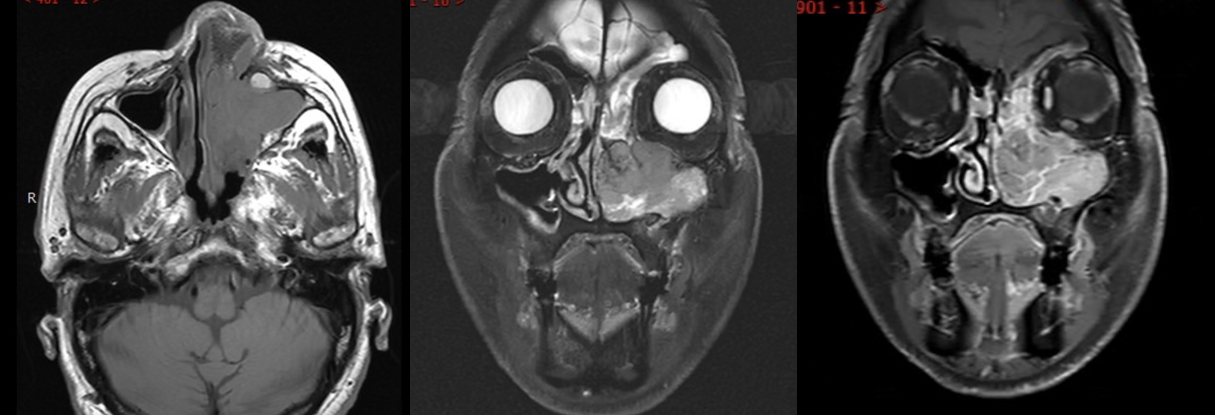
图示:男,82岁,左侧鼻塞、流脓涕反复发作1年余。病理:左侧鼻窦、鼻腔未分化性癌合并NIP。
2.腺样囊性癌(ACC):最常见的鼻腔鼻窦恶性涎腺肿瘤,鼻腔鼻窦ACC约占头颈部ACC的10%-25%,以缓慢进展、广泛浸润、嗜神经播散、局部复发倾向和晚期远处转移为特点。好发于40-60岁男性;好发于上颌窦,其次是鼻腔、筛窦和蝶窦。影像学表现:低级别ACC表现为息肉样病变伴骨质重塑,高级别ACC表现为不规则肿块,密度/信号不均伴骨质破坏;MR上T1WI呈等信号,T2WI呈不均匀的高或稍高信号,部分病灶在T2WI上可出现低信号,分隔,增强后分隔强化,或呈多发小囊状改变。增强后可见不均匀强化,部分病灶可呈“筛状”强化,即病灶内密集多发的小囊状影及低信号分隔,囊变部分不强化,分隔稍强化。可表现为骨质膨胀性改变或筛孔状破坏,肿瘤沿神经生长时,可使神经增粗、孔道扩大,骨质吸收、破坏,脂肪间隙消失。可侵犯周围神经,如三叉神经、面神经及其分支等,表现为受侵犯神经的增粗和强化,或相应的神经孔道扩大。
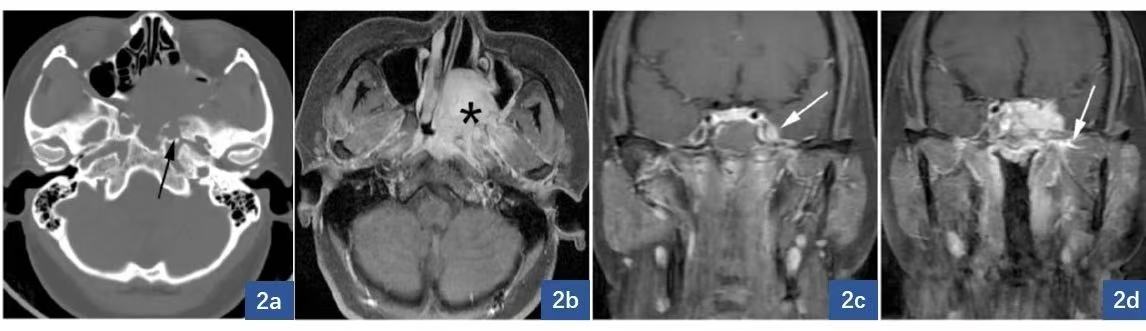
图示:女,35岁,左侧鼻腔、上颌窦ACC。图2a:CT示左侧蝶腭孔被肿块填充,左侧翼管较对侧增宽图2b:增强扫描示左侧鼻腔肿块累及左侧上颌窦和咽旁肌肉图2c:左侧三叉神经节结节样增粗、强化图2d:左侧三叉神经下颌支增粗、强化。
3.鳞状细胞癌: 多见于中老年人,男性多见。T1WI呈等信号,T2WI呈等或低信号,与横纹肌肉瘤T2WI多呈等或稍高信号不同,其次鳞癌呈浸润型生长,形状不规则,易侵犯眼眶、上颌窦后脂肪间隙、翼腭窝、颞下窝、颅底和口腔等邻近结构。鼻腔鼻窦横纹肌肉瘤呈侵袭性生长,多伴有邻近骨质重塑和溶骨性破坏,常累及颅内及眼眶,也可侵犯鼻咽部、咽旁间隙、翼腭窝等结构。
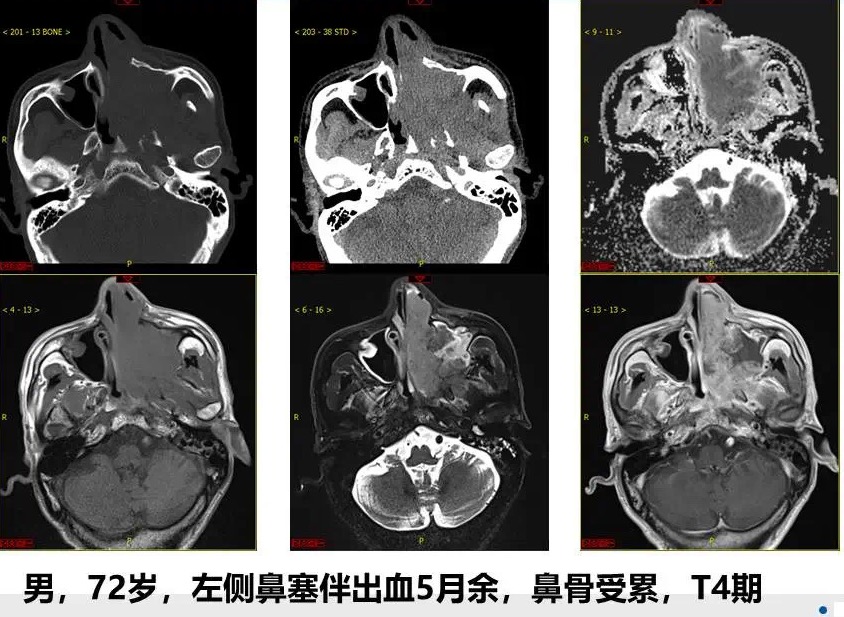
4.嗅神经母细胞瘤: 起源于鼻腔上部的嗅神经上皮,为筛区最常见的肿瘤,两个发病高峰,10-20岁和50-60岁,肿瘤发病部位与嗅粘膜分布区域一致,鼻中隔两侧,上鼻道-中鼻道,沿筛板向颅内浸润,筛板及筛顶骨质破坏,侵犯前颅窝底可呈典型的“哑铃状”表现,肿瘤可见囊变,但一般分布在肿瘤周围。
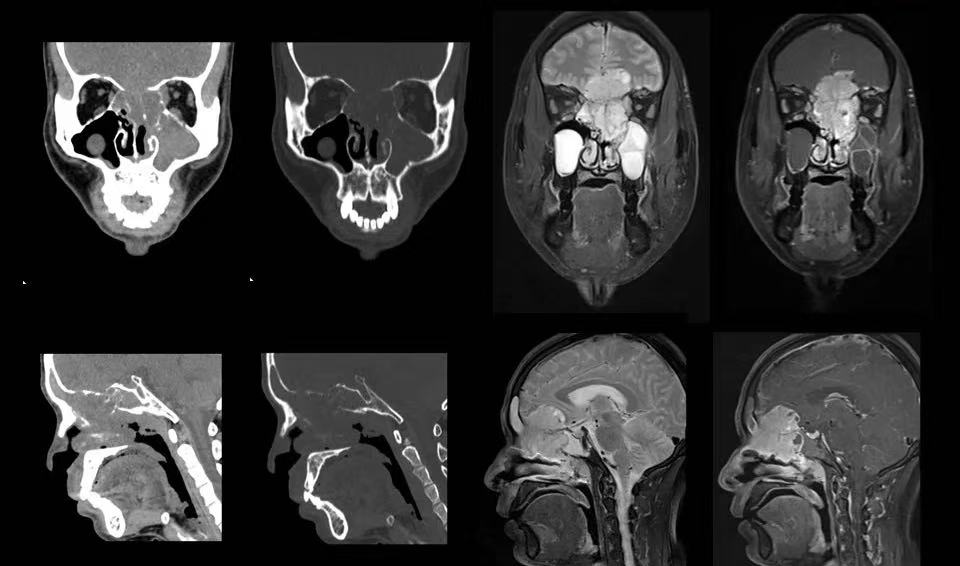
图示男,44岁,左侧反复鼻出血半年余,加重伴左侧面部肿痛1月入院。病理:嗅神经母细胞瘤。病灶中心位置位于鼻腔顶部前2/3,上颌窦窦壁、眼眶眶壁骨质破坏、不规则,考虑恶性,结合临床有嗅觉丧失表现,典型发病部位以及哑铃状改变。
5.淋巴瘤: 患者病史较长,病变多位于鼻腔前部,常累及鼻前庭周围软组织,表现为软组织肿块,密度均匀,多呈膨胀性生长,常无骨质破坏,多伴颈部淋巴结增大。
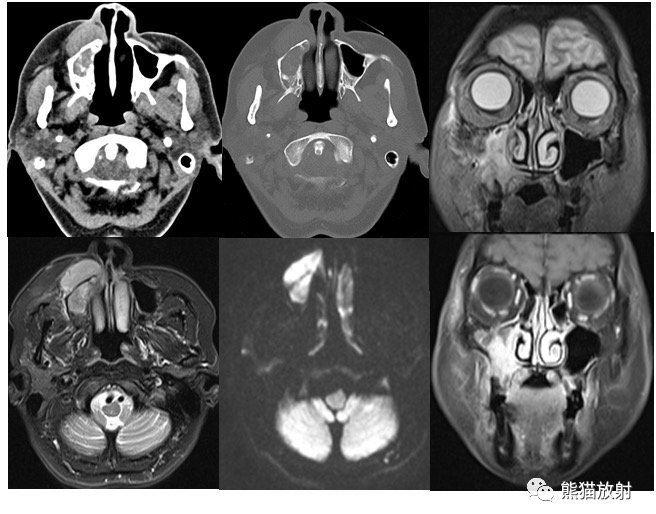
女,58,右侧颌面部肿胀1月余。病理:弥漫大B细胞淋巴瘤。
六、治疗及预后
美国 RMS协作组首选治疗原则是对原发肿瘤行放疗,总剂量达50~60Gy,3岁以下小儿不宜超过40Gy,同时辅以化疗。化疗有效药物有长春新碱、放线菌素D、环磷酰胺、阿霉素、达卡巴嗪、顺铂等。目前对恶性肿瘤的治疗原则已有较大的转变,即由过去最大程度地切除肿瘤、争取生存率过渡到完整清初局部肿瘤、最大限度保留器官和肢体功能、控制或防止肿瘤转移,以在提高生存率的同时调控生活质量。
七、小结
鼻腔鼻窦RMS多见于儿童和青少年,男多于女,可发生鼻窦任何部位,以筛窦多见,起病急,进展快,不规则软组织肿块,边界不清,密度较均匀,少数可见囊变、坏死或出血,邻近骨质破坏,增强明显强化T1WI等-稍低信号,T2WI高信号,增强明显强化可侵犯眼眶、翼腭窝、颞下窝、颅底甚至颅内。
类型:原创
病例ID:ZYLM000008211
校对:杨卢粉
阅读:396
文章已于2025-06-24修改






