
患者: 男,69岁。
主诉:咳嗽6年,发现左肺占位4天。
现病史:患者6年前无明显诱因出现咳嗽咳痰,不伴发热,无胸闷,无胸痛,无肩背痛,无呼吸困难,无咳脓痰,无咯血,无乏力,无盗汗,无声音嘶哑,无恶心,无呕吐,无返酸,无嗳气,无呃逆,无腹痛,无腹胀,无腹泻,无黑便,无心悸,无意识障碍,未给予系统治疗,患者上述症状未见减轻;现为进一步诊疗,来我院门诊于4天前查体时行双肺ct示:左肺占位性病变拟“左肺占位性病变”,收住我科。患者自本次发病以来,精神可,胃纳欠佳,睡眠可,大便如常,小便如常,体力无明显下降,体重下降不明显。 。
既往史:平素健康状况良好。否认高血压病史。否认糖尿病病史。否认冠心病病史。否认慢性支气管炎病史。否认胆结石病史。否认胆囊炎病史。否认传染病史,预防接种史按规定。否认手术外伤史,否认输血史。否认药物过敏史,否认食物过敏史。
个人史:有吸烟史40年, 平均40支/日,已戒烟7年;有饮酒史。
左肺上叶舌段见一囊腔样影,大小约为50*40mm,内可见多个分隔,局部分隔明显增厚并可见结节样改变,病变边界清楚,呈分叶改变,并可见血管集束征改变。肺门纵隔无明显肿大淋巴结。
病理诊断:肺腺癌。
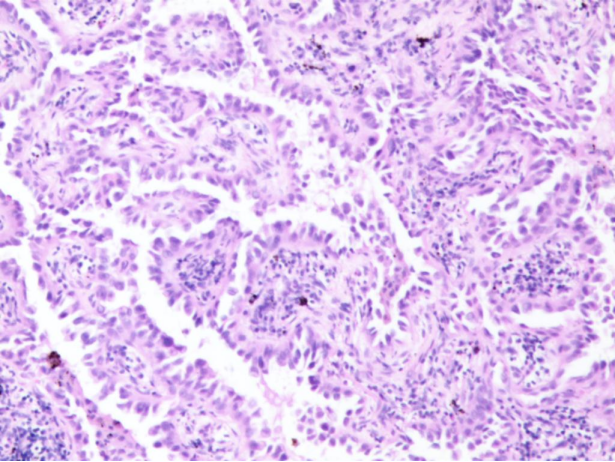
(左肺上叶)腺癌(腺泡型占60%,乳头型占40%,S:6x6cm)伴囊性变,侵达脏层胸膜,支气管断端、第7组淋巴结1枚、第11组淋巴结1枚均未见癌。
免疫组化:TTF-1/TL(+),Ki67-MIB1(10%),P40(-),CK5/6(-)
特殊染色:6号:弹力纤维染色(+),8号:弹力纤维染色(-)
薄壁囊腔肺癌是指肺癌的边缘或中央存在一个或多个含气囊腔,囊壁较薄,有时无实性成分。这种肺癌尚无统一的命名,文献将此类肺癌命名为薄壁囊腔肺癌。根据囊腔与实性成分的位置关系将病灶分为4型:I型:结节或肿块贴近囊腔壁向外生长;II型:结节在囊腔内生长,III型:囊腔壁呈环形增厚;IV型:多囊区域间含有实性成分及非实性成分。
薄壁囊腔肺癌病理以腺癌最为多见,少数类型可为肺鳞癌、腺鳞癌,更少见者包括肉瘤样癌、大细胞癌、非典型类癌和浸润性黏液腺癌等。目前,肺囊腔型肺癌的形成机制学说较多。有研究证实,可能为炎性细胞或肿瘤细胞增殖致细支气管管腔形成“活瓣”效应,也可能为肺泡壁被肿瘤细胞壁破坏或融合而形成。
影像学特征:
1. 囊腔局部软组织密度:患者肺泡内气体吸收消失之后,肿瘤组织可取代这一成分,此时可见实性密度影,代表着肿瘤沿肺泡壁的浸润情况,其大小决定着原位癌、微浸润性腺癌与浸润性腺癌的影像学诊断,可以分布于囊腔的壁上、壁内、壁外或几处同时存在。
2. 囊壁厚薄不均:之所以出现这一情况,可能是因为肿瘤细胞在囊腔壁上生长的速度有快有慢导致。
3. 囊腔内分隔:囊腔型肺癌的囊内分隔多较厚,病理基础可能为未完全破坏的肺泡间隔或纤维血管组织。
4. 血管穿行征:可能是由于囊腔气体聚集、压力过大致使肺泡破裂、融合,包绕间质内血管,表现为囊腔内血管穿行,与囊外的血管相连续,此征象与癌性空洞的组织内缺血坏死排出不同,故在鉴别上有重要价值。
5. 囊周或囊壁磨玻璃影:形成可能是肿瘤细胞贴着肺泡壁生长,此时肺泡内气体未被吸收,肺泡结构尚在。
6. 周围型肺癌的常见特征,如分叶、毛刺、胸膜凹陷、血管集束及支气管中断等,对囊腔型肺癌的诊断也有重要的价值。
7. 支气管至病灶内扭曲变形狭窄,这可能与肿瘤细胞侵犯支气管壁,导致支气管走行不自然,管腔不同程度狭窄、变形,甚至形成活瓣。
8. CT 增强扫描:增强扫描大部分囊腔型肺癌强化不明显,其实性成分可呈轻度或中度强化。
囊腔型肺癌需要与肺大泡、肺囊肿、肺先天气道畸形、结核空洞等鉴别。囊腔型肺癌恶性征象较少时,容易误诊其他良性病变,此时 CT 定期随诊复查是有必要的。CT 定期随诊复查囊腔可以增大、缩小或不变,当随诊复查过程中,当出现囊壁增厚、软组织成分增多或出现软组织成分、出现周围型肺癌的常见征象时,应行外科手术干预,中止随诊复查。
参考文献:
[1] 尹克杰,许尚文,仝贺等.薄壁囊腔肺癌的CT影像学表现[J].医学影像学杂志,2018,28(10):1663-1666.
[2] 陈国宁,张小彩,李祖坤等.囊腔型肺癌96例影像分析及相关文献学习[J].影像研究与医学应用,2024,8(1):139-141.DOI:10.3969/j.issn.2096-3807.2024.01.045.
类型:原创
病例ID:ZYLM000007939
校对:杨卢粉
阅读:2146
文章已于2025-05-27修改






