
患者:男,59岁
主诉:因发现尿黄3月,全身皮肤及巩膜黄染1周入院。肝功能:总胆红素 88.7 umol/L、直接胆红素 78.7 umol/L、谷丙转氨酶 365.3 U/L、谷草转氨酶 335.7 U/L、碱性磷酸酶 403.3 U/L、谷氨酰转肽酶 >2047.000 U/L。
病案讨论
影像表现:肝脏形态体积可,肝右叶见斑点状致密影,肝内外胆管扩张,增强扫描未见明显异常强化。胆囊体积稍饱满,胆总管稍扩张,管径约14m,胆总管下端近十二指肠乳头部区域粘膜下可见一类圆形软组织密度影,约1.5x1.2cm,边缘清晰,动脉期呈明显强化,静脉期强化稍减低。另空肠近端肠系膜旁见类椭圆形软组织肿块影,约6.3*3.2cm,与胰腺钩突及空肠关系密切,局部分界欠清,增强扫描病灶动脉期呈明显不均匀强化,以周边区域强化为主,静脉期及延迟期仍见有较明显强化。胰腺大小,形态未见异常。增强扫描未见明显异常强化,脾不大,质均匀。扫描范围内左肾未见明显异常密度,右肾见小斑片状致密影,增强扫描未见明显异常强化。病灶周围见多发稍肿大淋巴结影,未见明显腹水。影像意见:十二指肠乳头旁及空肠近端系膜旁软组织肿块,拟偏恶性肿瘤性病变,神经内分泌肿瘤可能性大。
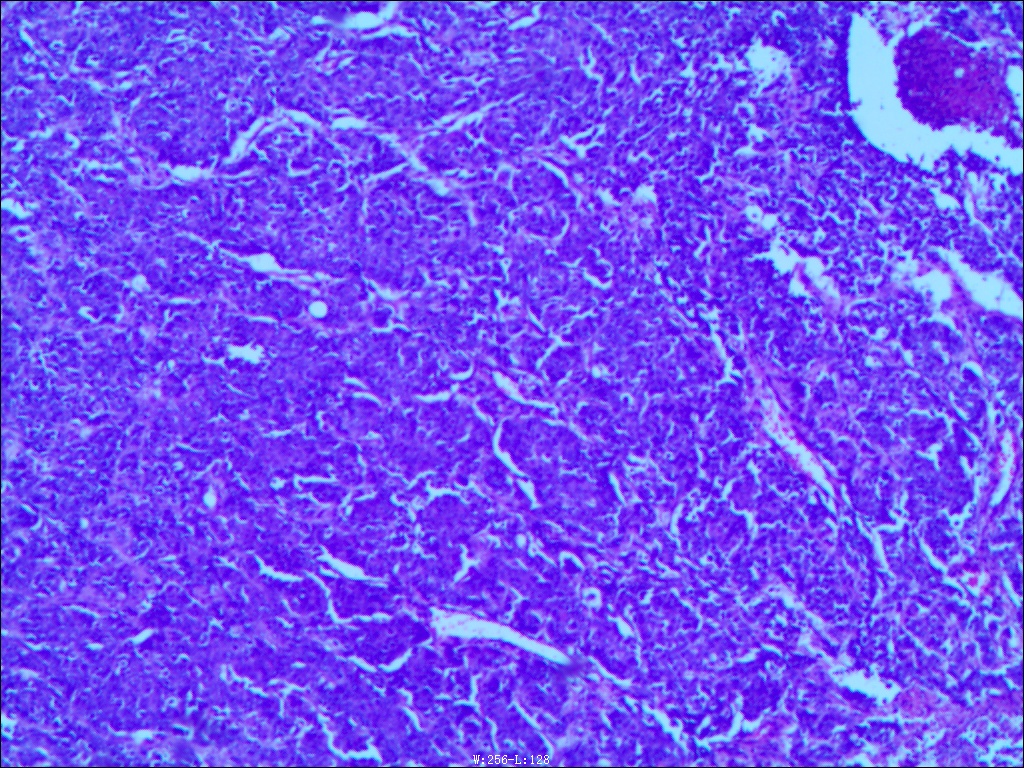
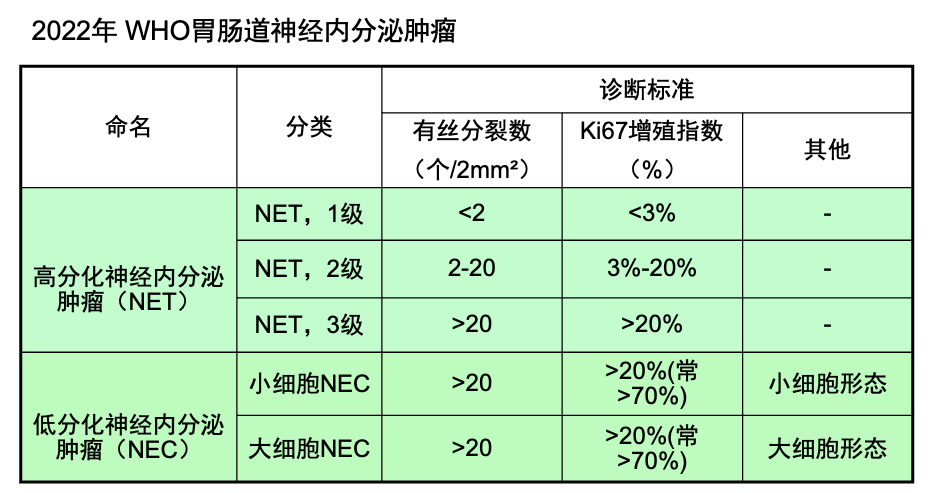
病理诊断:腹腔镜辅助胰十二指肠切除标本。肠管一段,长约29cm,两侧切缘直径3.5cm及5.2cm。十二指肠乳头粘膜下见一隆起型肿物,大小2.5cm×1.6cm×1.7cm,表面黏膜完整。切开,肿物位于粘膜下,大小2.3cm×1.7cm,切面灰白,质中。附胰腺组织大小15cm×7cm×3cm,胰头部与肠管浆膜粘连,切开见一肿块,大小8cm×5cm×3cm。切面灰白灰黄色,质中。胰断端面积2.5cm×2cm。壶腹部周围淋巴结9枚,直径0.8cm-3.2cm。附胆囊组织,呈囊袋状扩张,大小12cm×5cm×1.5cm,胆囊周围淋巴结两枚,直径0.4cm及0.8cm,切开内充满墨绿色胆汁,黏膜平坦,皱襞消失,壁厚0.1-0.3cm。镜下:肿瘤组织呈实性巢状,段带状、小梁状或腺管样排列,瘤细胞巢中央伴广泛肿瘤性坏死,间质纤维组织增生。脉管内癌栓易见。瘤细胞中等大小,胞浆少,胞核深染,圆形,核仁不明显,核分裂象易见。诊断意见:十二指肠乳头及胰头部低分化癌,结合组织形态学特征,倾向神经内分泌癌(小细胞型),侵犯胰头周围脂肪组织,脉管浸润;十二指肠两侧断端及胰断端未见癌累及;壶腹部周围淋巴结9枚,未见癌转移(0/9)。
概述:
神经内分泌肿瘤(neuroendocrine neoplasms,NENs)是一类起源于干细胞且具有神经内分泌标志物、能产生生物活性胺和(或)多肽激素的高度异质性肿瘤,可发生于全身各处。以胃肠胰神经内分泌肿瘤(GEP-NENS)最常见,约占65%~75%,其中胃肠道神经内分泌肿瘤约占 50.2%,而十二指肠神经内分泌肿瘤(D-NENS)较为罕见,占GEP-NENs的2-3%,占所有十二指肠肿瘤的1%~3%。多数为散发,少部分(5-10%)与遗传相关,均属于常染色体显性遗传病(如MEN1、VHL、NF-1、结节性硬化)。根据肿瘤是否分泌激素及产生激素相关症状,NEN可分为功能性和非功能性(80-90%),少数非功能性NEN随着病程进展,逐渐出现激素分泌功能,成为功能性NEN。约213的D-NENS表现为惰性生物学行为
D-NENS起源于十二指肠粘膜利贝昆氏隐窝(Crypts ofLieberkuhn)深部的具有嗜银染色特性的基底颗粒状细胞(Kulchitsky细胞),75%的病灶长径<2cm,大多局限在粘膜层及粘膜下层。好发于十二指肠降部,其次是上部。20%十二指肠 NEN 发生于壶腹周围。可发生于任何年龄,好发于40-60 岁中老年,性别上无显著差异。

免疫组化标记:常用的包括CgA、Syn、Ki67、INSM1(胰岛素相关蛋白1)、CD56
。D-NENS可表达ISL1、PDX1。NKX6-1是胰岛内分泌功能调节过程的一个重要转录因子在67%的十二指肠NET中呈阳性表达,可作为鉴别十二指肠NET的有用标志物。CD24在十二指肠NET极少表达。
临床特点:
非功能性D-NENS:虽然>95%的D-NENS分泌GI肽或胺,但90%的患者没有明显症状,常以消化不良就诊,部分患者可表现为上腹部隐痛或胀痛,当出现梗阻时症状可有恶心,呕吐,少数出血者可出现黑便。50%-60%的壶腹周围NET可出现黄疸。功能性D-NENS(10%):可出现激素相关症状,最常见的是卓艾综合征(腹痛,间歇性腹泻,顽固、多发、不典型部位的消化性溃疡及胃食管反流),类癌综合征(突发或持续皮肤潮红、轻中度腹泻伴腹痛、肠系膜纤维化相关症状类癌心脏病及类癌危象)。发生类癌综合征多在肝转移之后。
影像表现:
部位:好发于十二指肠近段(球部、降部)发生于壶腹周围的病灶常引起胆系扩张,但少见胰管扩张。
形态:多表现为向腔内生长的息肉样肿块或结节,或呈壁内肿块,较少向腔外生长;瘤体通常较小,超过75%<2cm,单发多见,较少引起消化道梗阻。
强化特征:增强扫描显示富血供,动脉期呈显著强化(CT值增加60Hu以上)静脉期及延迟期强化程度逐渐减低,此强化方式为神经内分泌肿瘤特征性表现。本例病灶强化呈动脉期明显强化,为富血供肿瘤,可以支持诊断。
转移:[区域淋巴结转移(40%-60%)及肝转移,淋巴结转移主要位于肝门、胰周、腹膜后及肠系膜;肝转移灶强化方式与原发灶类似。不能以肿瘤大小判定分化程度,低分化的NEN有“小病灶早转移,”的特点,位于壶腹周围的NEN恶性度高,即使直径较小也易发生转移。
鉴别诊断
(1)十二指肠腺癌:是十二指肠最常见的恶性肿瘤,约占80-90%。起源于粘膜腺上皮细胞,好发于60-70岁中老年人。多发生于十二指肠降部,尤其以乳头周围多见,球部少见。常表现为腔内分叶状肿块或肠管环形或不规则增厚、僵硬,易侵犯浆膜层及肠周脂肪组织,多伴有胃肠道梗阻及胆胰管扩张症状。增强扫描表现乏血供,动脉期多呈轻至中度强化,静脉期强化最明显,延迟期强化程度减退。而十二指肠神经内分泌肿瘤动脉期明显强化,此特征有助于二者的鉴别,尤其是发生在壶腹周围的病变。早期淋巴结转移,晚期肝转移
(2)十二指肠间质瘤GIST:起源于肠壁粘膜下的Caial细胞,特征性十二指肠间质瘤表达KIT(CD117)。多见于中老年男性,反复发作的腹部隐痛为主要症状。多发生于降部和水平部,发现时常较大,表现为圆形、类圆形、分叶状不均质肿块,粘膜面易形成溃疡,以向浆膜面生长为主,大部分为腔外生长,部分可表现为壁内肿块或腔内息肉,但病变主体一般位于腔外。恶性程度高者直径常>5 cm,肿块中心易坏死。强化特征为增强扫描显著持续强化且以周边强化模式为特点,可见供血动脉、引流静脉;临床表现上易发生上消化道出血,不易导致肠梗阻。可以血行转移,种植转移。淋巴结肿大不常见,免疫组化:恶性间质瘤CD34、CD117、Dog1免疫反应阳性CD117灵敏度和特异性高,是确诊指标。本例空肠系膜处病灶从部位以及以周边区强化明显的强化方式,与间质瘤鉴别困难。
(3)十二指肠淋巴瘤:少见,源于粘膜下淋巴滤泡组织,以中高度恶性的非霍奇金淋巴瘤为主,以B细胞来源为主。好发于十二指肠降部,病变多较广泛,多表现为肠壁弥漫性浸润增厚,密度常较均匀肠管扩张、柔软,很少引起肠梗阻,可呈特征性的“动脉瘤样扩张。增强扫描动脉期病灶呈轻至中度强化,另外发现肠系膜淋巴结多发肿大有助于淋巴瘤的诊断。
(4)十二指肠Brunner腺瘤:由十二指肠Brunner腺增生所致的错构瘤,临床上较少见。多见于50~60岁的中老年人,病程较缓慢,临床表现无特异性,少数病例可发生肠套叠,好发于十二指肠球部,多呈息肉样突起,CT平扫表现为与肠壁相比呈等密度,均匀或不均匀;MR表现为T1WI呈高信号,T2WI呈等信号,有一定的特征;增强后动脉期瘤体强化程度稍高于正常肠壁,静脉期延迟强化,并与粘膜趋于均匀强化。增强扫描动脉期可见“光环征点征“73黑星征”具有一定影像特点。
(5)十二指肠异位胰腺。

注:讨论部分来自东南大学附属中大医院放射科公众号,感谢!
类型:原创
病例ID:ZYLM000005178
校对:陆喜红
阅读:1065
文章已于2024-04-30修改






