
患者:男 70岁;
主诉:记忆力减退10天;
病案讨论:
影像表现:左侧颞叶可见类圆形等长T1混杂T2信号,DWI呈不均匀高信号,增强扫描呈不均匀花环状强化。
病理诊断:胶质母细胞瘤(WHO 4级)
石蜡切片:(左侧颞叶)胶质母细胞瘤,WHOIV级,伴坏死。免疫组化:GFAP(+)、NSE(+)、S-100(+)、CK (-)、EMA(-)、 Syn(+)、Ki67(10%+)、P53(+)。
胶质母细胞瘤(GBM)是颅内恶性度与致死性最高的一类肿瘤,其具有强侵袭性、浸润性生长的特性,且复发率高,治疗及预后不理想。2016年世界卫生组织(WHO)中枢神经系统肿瘤分类通过引入分子参数,打破了完全基于显微镜诊断分类的原则 ,在新版分类中将胶质母细胞瘤分为:IDH-野生型(约占 90%)、IDH-突变型(约占 10%)、NOS(未确定分类)。GBM呈浸润性生长,常累及多个脑叶,并侵犯深部结构,可跨越胼胝体侵袭对侧大脑半球。因肿瘤具有高侵袭性,复发率较高,预后较差,因而术前准确诊断价值高。
GBM起源于神经胶质细胞,属于高级别胶质瘤,属 WHO Ⅳ级,是脑部最好发的恶性肿瘤之一,约占胶质瘤的54%,约占颅内肿瘤的10.2%。本病可发生于任何年龄,以50岁以上多见,男性多于女性,以额叶多见,其次为颞叶、顶叶。肿瘤呈浸润性生长,常累及多个脑叶,并侵犯深部结构,可跨越胼胝体侵袭对侧大脑半球。其预后极差,新诊断的患者和复发患者的中位生存期分别是8~15个月和3~9个月。治疗方案要联合手术及放、化疗,且术后易复发,其治疗一直为神经外科难点。


新的分类着重强调分子信息在胶质瘤定级中的作用,与弥漫性中线胶质瘤H3K27M突变类似,拿胶质母细胞瘤IDH野生来说,只要组织学为弥漫性胶质瘤加上分子IDH野生及EGFR扩增、TERE启动子突变、7号染色体获得/10号染色体丢失三者中的一个就可以诊断为胶质母细胞瘤,而不再弯全依赖于组织学的的微血管增生/坏死。另外由于IDH突变和野生的弥漫性胶质瘤遗传学改变、生物学行为,预后完全不同,只有 IDH野生的弥漫胶质瘤才有可能为胶质母细胞瘤,IDH突变就算有微血管增生或坏死也只能较弥漫性星型细胞瘤4级IDH突变,不能诊断为胶质母细胞瘤了,也就是决定肿瘤生物学行为、预后最关键的是分子而非组织学标准。
分子时代的病理分型对依赖传统病理变化的影像改变进行胶质瘤分级的影像模式提出了挑战,造成的后果就是,原来的有高级别组织学改变的影像改变的继续诊断高级别胶质瘤,但没有高级别影像表现的也不能排除高级别胶质瘤。打破了原来影像低高级别的界限,影像评估高级别还是高级别,影像评估低级别不一定低级别。
临床表现
·胶质母细胞瘤为高度恶性的肿瘤,生长快,病程短,自出现症状到就诊时间多数在3个月内;个别病例病程较长,这可能与肿瘤早期为良性,以后转化为恶性有关,由于肿瘤旁水肿较重,几乎全部病例都有颅内压增高表现:头痛、呕吐和视神经乳头水肿等。
·当肿瘤侵犯运动或感觉区后可出现偏瘫、偏身感觉障碍以及运动性或感觉性失语等;胶质母细胞瘤患者癫痫发生率明显低于星形细胞瘤
影像学表现
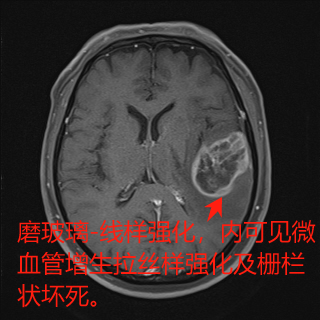
·MRI表现混杂信号,塑性生长,T1WI呈低信号,T2WI呈等、稍高信号,可伴坏死、囊变、出血,实性成分DWI呈高信号,周围可大水肿或无水肿,增强后明显不均匀强化(花环样强化,磨玻璃-线样强化)。PWI呈高灌注。MRS波谱显示NAA明显降低,Cho明显增高,Cho/NAA比值通常大于等于6,且瘤周水肿区Cho亦升高,提示肿瘤沿着白质通道蔓延。
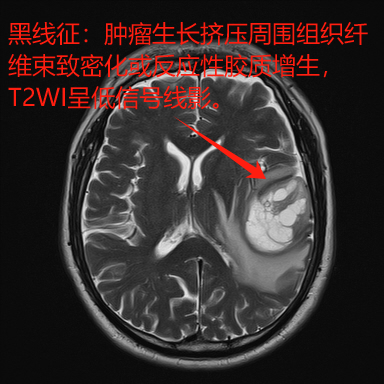
影像征象:塑性生长、黑线征、花环样强化,磨玻璃-线样强化、内环征、流空血管。
GBM术后复发与放射性损伤鉴别
·MR增强扫描出现结节和多发强化区,提示复发可能;放射性坏死可有切青椒样、肥皂泡样、水波纹样强化
MR灌注成像上,放射性坏死区rCBV通常减低,而高级别胶质瘤常增加
·MRS示复发胶质瘤的Cho显著升高,NAA显著降低
·功能成像尤其是DWI、PWI、MRS能从多角度、多方面反映组织功能和代谢,有助于鉴别肿瘤复发和治疗后改变·联合应用多种功能影像学检查或图像融合技术是提高诊断准确性的途径和趋势
鉴别诊断一孤立性脑转移瘤
·典型的脑实质转移瘤呈大小不等、边界不清的圆形、类圆形结节病灶、小的多为实质性病灶,大者可有中央坏死、囊变、出血、个别可见钙化;典型的转移瘤结合病史诊断容易,表现为灰白质交界区多发性病灶,(卵)圆形,周围伴明显灶周水肿,“小病灶,大水肿”,肿瘤结节的大小和瘤周水肿不成比例是诊断脑内转移瘤的一个重要征象,实性或环形强化
鉴别诊断一中枢神经系统淋巴瘤
·原发性中枢神经系统淋巴瘤较少出现出血、囊变及坏死,而胶质母细胞瘤较容易出现出血坏死囊变,磁敏感加权有助于鉴别。另外PCNSL是一种乏血供肿瘤,以VR间隙为中心向外浸润生长,侵入脑实质及血管壁进入血管腔内,破坏血脑屏障,常为明显均匀强化,出现“尖角征”、“握拳征”:此征象与瘤细胞围绕血管呈嗜血管生长有关。
类型:原创
病例ID:ZYLM000004625
校对:杨卢粉
阅读:1028
文章已于2024-03-04修改





