男,80岁,患者3月前发现左顶枕部头皮肿胀,头痛呈持续性胀痛,不剧烈,头晕为昏沉感,无旋转感,无恶心呕吐,当时未治疗,此后渐出现右肢体无力、行走不稳,并有左顶枕部头皮肿胀加重,近5天症状加重明显。
病案讨论
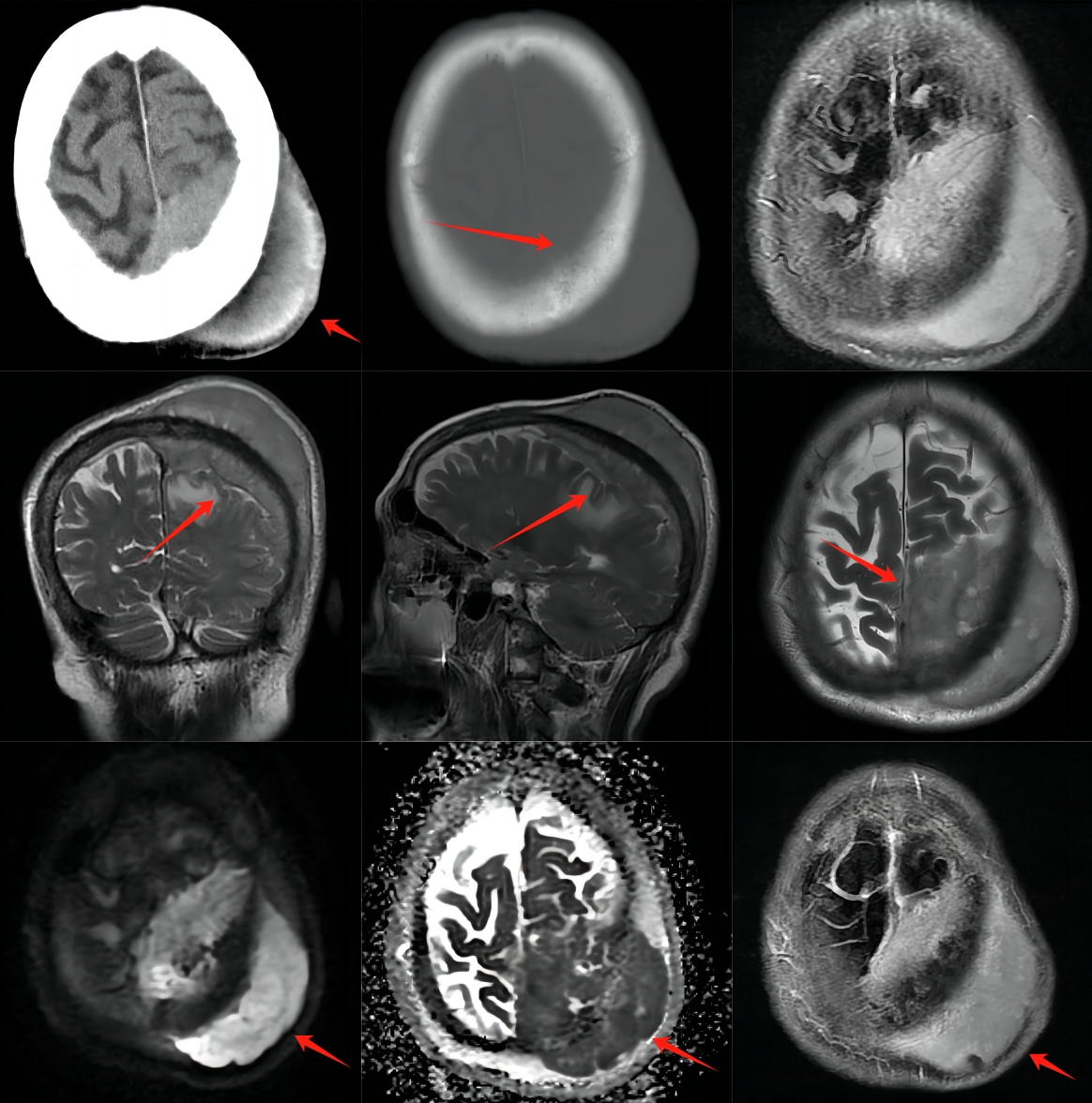
影像表现:左侧顶枕骨颅板内外软组织肿块,颅骨渗透性改变,CT高密度,T2WI等稍低信号,弥散明显受限,增强明显均匀强化。
穿刺病理结果:弥漫大B细胞淋巴瘤。
淋巴瘤多发生于淋巴结。极少数发生于骨、肺等组织。根据始发部位的不同分原发性和继发性。骨原发性恶性淋巴瘤指病变仅限于骨骼系统,伴或不伴有周围软组织侵犯。病理上将其分为霍奇金病和非霍奇金病,其中以非霍奇金淋巴瘤占绝大多数。非霍奇金淋巴瘤仅占普通人群所有肿瘤的3%-4%,并且在AIDS 患者中更常见。中枢神经系统直接受累仅发生在1%-2%的淋巴瘤患者中。
按发病部位分为两型:
I型,病变原发部位在颅盖骨骨质内,包括额骨、骨、顶骨、颞骨鳞部,多见于40~55岁成人,表现为从皮下痛性肿块开始,当肿块逐渐侵入颅骨、硬脑膜或脑实质时。相应局灶性神经症状(如头痛、肢体麻木、偏瘫、抽搐等)陆续出现。
Ⅱ型,病变主体位于颅底骨骨质内,包括蝶骨、筛骨及颞骨岩部,可累及蝶窦筛窦、鼻窦及海绵窦等颅内静脉窦,多见于5~15岁儿童,表现为眼球突出、复视、视力下降,甚至失明等。
I和Ⅱ型均以男性多见。
影像表现:
软组织肿块:绝大多数病例出现较明显的软组织肿块。软组织肿块范围大,往往超过骨质破坏区,甚至可包绕病骨生长,部分向周围突出。内部坏死囊变、出血及钙化少见,因肿瘤细胞小而密实,多呈等密度、稍长/等T1、稍长T2信号,DWI多呈高信号;
骨质破坏:以溶骨性骨质破坏为主,CT主要表现为斑片状和边缘较清晰的虫蚀状。较典型的破坏区表现为筛孔状、虫蚀状、多灶性骨质破坏,在颅骨上可表现为地图状,浸润型骨质破坏可表现为骨质破坏区及正常组织间边缘模糊,呈逐渐移行趋势。部分病例呈混合型骨质破坏。
骨膜反应:少见,骨皮质异常发生率约60%,明显低于尤文肉瘤的87%和骨肉瘤的100%。只是当肿瘤生长时间较长时。会反复刺激周围硬脑膜,使其增厚并形成粘连,MR增强扫描常可见“脑膜尾征”形成。
软组织肿块生长程度:与骨质破坏程度往往不成比例,明显的软组织肿块形成但骨质破坏却相对轻微。

鉴别诊断:恶性脑膜瘤/板障型脑膜瘤、浆细胞瘤、转移瘤。
类型:原创
病例ID:ZYLM000004529
校对:陆喜红
阅读:1144
文章已于2024-02-20修改






