
患者:女,22岁
病史:体检发现肝脏占位5天,无腹痛、腹泻,无畏寒,无发热,无呕吐,无皮肤巩膜黄染等症状。
既往史:平素健康情况良好。
实验室检查:肝炎全套、肿瘤标记物等指标均未见异常。
病案讨论
腹部CT平扫及增强示:肝脏左、右叶交界区可见一团块状稍低密度灶,边界不清,大小约为6*8cm,病灶中央可见条片状低密度影。增强动脉期病灶呈明显强化、中心可见星芒状无强化区;门脉期及延迟期病灶持续强化、中心星芒状区域延迟期轻度强化。
影像学诊断:肝脏占位性病变,考虑FNH。
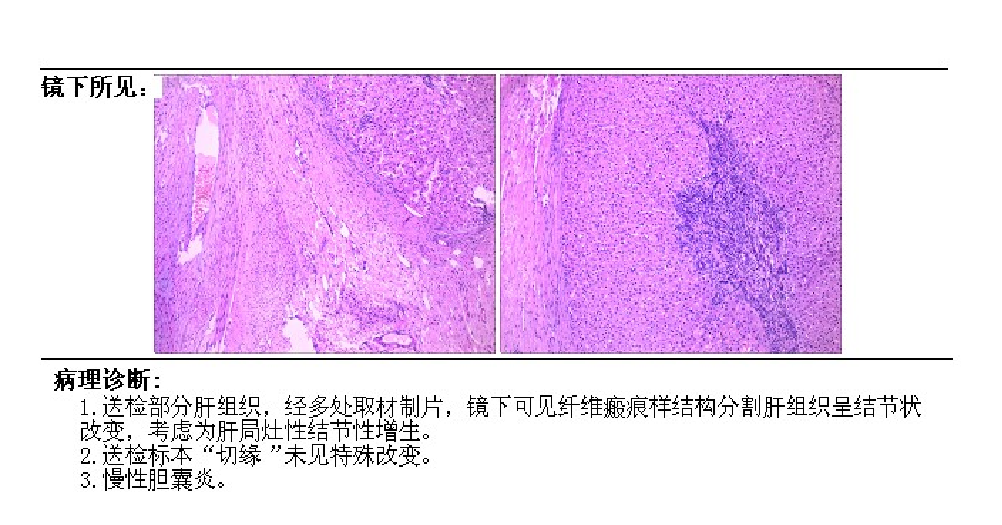
病理诊断为肝脏局灶性结节性增生(FNH)。
肝脏局灶性结节性增生(FNH)是一种少见的肝细胞良性增生性病变,在肝内良性肿瘤中发病率仅次于肝海绵状血管瘤,而居于第二位。多无特殊的临床症状及异常的实验室检查结果。大多数FNH发生在年轻妇女。国外文献报道发病率较低,人群中患病率仅0.3%~3%。而国内有报道称该病占所有肝内原发肿瘤的8%,男女比例为1:8。研究认为FNH与女性激素相关,但近年来化疗药物、肝脏的异常灌注等因素造成FNH的报道屡见不鲜,可见FNH的发生与发展并非单一方式所能解释的,而是多方面因素共同作用的结果。
典型FNH在CT/MRI平扫上多密度均匀,无特征性改变。因中央瘢痕内存在的畸形血管内血流速度减慢、炎症细胞浸润及纤维化程度等原因而致T2WI呈高信号。病灶完全由肝动脉供血,故而在增强扫描动脉期病灶整体呈明显强化;由于FNH缺乏正常中心静脉和门静脉,因而造影剂滞留导致肿瘤在门脉及延迟期呈持续缓慢强化。中央瘢痕内异常增生的血管管壁较厚且狭窄扭曲,造影剂填充缓慢,中央瘢痕强化不明显与血供丰富的结节相比而成低密度/信号;延迟及门脉期造影剂在中央瘢痕逐渐填充密度逐渐升高。既往学者提出,当FNH病灶的中央瘢痕表现不明显时,若在病灶中心或周围发现较明显的供血动脉,可作为辅助诊断征象。非典型FNH缺乏以上特征性的中央瘢痕组织,还发现以下不典型征象:假包膜、液化坏死、脂肪变性及出血。但无论出现何种不典型的病理表现,非典型FNH与典型FNH一样增强扫描动脉期均为明显强化。不同的病理表现类型,其相应的检查图像上会有不同的表现,如出血在CT上表现为高密度,且在不同出血期相应的MRI图像会出现不同的表现;液化坏死CT上表现为液体低密度,MRI图像上T2WI则表现为高信号,且于增强各期均无明显强化;中央瘢痕无强化主要是瘢痕内畸形血管走形迂曲、血栓导致;脂肪变性CT上为脂肪密度,最具特征性的为MRI中反相位与同相位相比信号减低。假包膜的形成是由于FNH压迫周围肝实质后发生炎性反应或周围血管受推挤,此种“包膜”在平扫图像上不明显,延迟期可见强化。
鉴于FNH 典型与非典型的影像表现,其与肝脏上某些病变有相似之处,因此FNH与这些肝脏良恶性病变的鉴别诊断显得极其重要:1. 原发性肝细胞肝癌(HCC):绝大多数患者存在乙肝、肝硬化病史,通常实验室指标甲胎蛋白(AFP)升高。直接征象为肿瘤于增强扫描上呈“快进快出”强化方式,TIC曲线为流出型,边界清楚,可见假包膜,且假包膜呈延迟强化。间接征象包括肝硬化、脾大、腹水、门静脉癌栓及淋巴结转移等征象。对于小病灶的检出,MRI具有明显的技术优势。若HCC伴裂隙状坏死者,增强后各期均无明显强化。2. 肝血管瘤:平扫时边缘分叶者与FNH相似,强化方式为特征性的“快进慢出”强化方式,动态增强可见造影剂从周边向中间缓慢填充,延迟期基本填充完全。MRI上T2WI上可见“灯泡征”。
综上所述,虽然典型的FNH易于诊断,但影像科医生也要了解FNH的不典型影像表现及与相似肝脏疾病的鉴别,以提高FNH的诊断率。大多数 FNH不需要手术治疗,除非患者有长期症状或肿瘤明显增大,同时建议继续使用口服避孕药的女性每年接受超声检查。
类型:原创
病例ID:ZYLM000004422
校对:杨卢粉
阅读:1853
文章已于2024-02-03修改






