女 ,64岁,声嘶7年,加重伴间断性饮水呛咳5年,伸舌左偏5年。
病例讨论
CT表现:
左侧颈静脉孔区可见骨质破坏,颈静脉窝扩大,边缘呈虫蚀样骨质破坏,边缘硬化不明显,可见软组织肿块,密度较均匀。颅内外生长。
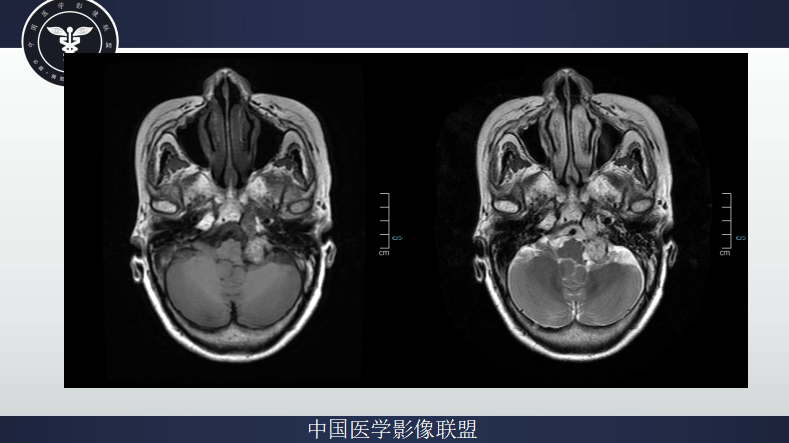
MR表现:
左侧颈静脉孔区实性占位,T1WI稍高信号,T2WI高信号,信号混杂,可见血管留空改变,可见“胡椒盐征”,沿颈静脉孔向颅内、外生长,向上累及桥前池,基底动脉受压变形,增强后明显结节样强化,强化大部均匀强化。
手术记录:
患者入手术室,气管插管全麻成功后,安装电生理监测电极,右侧卧位,头架固定,标记左侧耳后C形切口,常规消毒铺单,沿标记切开头皮,胸锁乳突肌翻向前,皮肌瓣成型,电钻钻孔,铣刀开颅,于乳突下成骨窗4cmx4cm大小,继续磨除乳突部分骨质,显露颈静脉孔区,可见颈静脉孔区异常扩张,肿瘤位于此处呈哑铃型向颅内外延伸,起源于颈静脉球,大小约6cmx3cmx3cm,肿瘤呈紫红色,包膜完整,搏动明显,血供极其丰富。将三叉神经及面听神经压向前上,将后组颅神经压向前,显微镜下仔细分离与神经及脑干边界,将突入颅内部分肿瘤全切。以止血材料严密止血,缝合硬膜,缺损处铺以人工硬膜修补材料。以3套钛连接片及钛钉还纳固定骨瓣及乳突骨质,骨缝及骨孔处分别填塞人工骨修复材料1枚,皮下置硅胶引流管一根,逐层缝合肌肉及头皮各层。术毕,切除标本送病理。手术顺利,术中出血约600ml,输同型红细胞2u,血浆250ml,自体血450ml,无不良反应;术毕器械棉片等清点无误,术中麻醉平稳,术毕患者恢复自主呼吸,带气管插管安返病房,回房血压145/90mmHg,予I级护理,输液治疗。
病理结果:结合病理形态及免疫表型,符合副神经节瘤。
颈静脉孔区副神经节瘤,起源于原始神经嵴的血管性肿瘤,由Rossenwasser于1945年首次报道,来源于颈静脉球穹窿部的称为“颈静脉球体瘤”,来源于鼓室丛的称为“鼓室球瘤”,大型肿瘤往往难以区分是鼓室来源或是颈静脉孔来源。该病总体发病率不高,但在颞骨肿瘤中并不少见,女性多发。由颈外动脉分支咽升动脉供血。病理表现为富血管组织,肉眼观很像血管肉芽组织,多为扩张的薄壁血窦,无收缩功能。
颈静脉球瘤分型:
第I型,肿瘤位于鼓室,有搏动性耳鸣,传导性耳聋,如肿瘤穿破鼓膜突入外耳道,像肉芽肿性乳突炎,后期可侵犯颈静脉孔,但较少引起颈静脉孔综合征。
第II型,肿瘤位于颈静脉球部,常引起典型的颈静脉孔综合征,即颈静脉孔内经过的V~Ⅶ颅神经麻痹症状。如肿瘤向四周扩张,也可引起与鼓室球瘤(I型)的相似症状以及Ⅶ颅神经麻痹。
第Ⅲ型,肿瘤沿颅底扩张,向下可及咽顶部,可有咽壁肿胀及颈部肿块,IV~VII颅神经麻痹。CT显示软组织肿块伴骨质破坏,呈溶骨性改变,颈静脉孔扩大,MRI多表现为颈静脉孔区软组织肿块,边界清楚,T1WI多为低或等信号,少数为稍高信号,T2WI为高信号,DWI部分呈高信号。由于血供丰富,肿瘤内存在较多迂曲的血管,T1WI及T2WI均可显示血管流空,即“盐和胡椒”征。增强扫描呈早期明显强化,随着时间延长,肿块强化缓慢消退。MRA或CTA可显示肿瘤内部多发、迂曲扩张的小血管与颈内动脉或颈外动脉相连,肿瘤周围颈内或颈外动脉及其分支受压移位。
鉴别诊断:
①神经鞘瘤,一般不侵犯中耳,多发生于舌咽神经、迷走神经及副神经,位置靠内,由于颈静脉球瘤多起源于颈静脉球顶部外膜或下鼓室及鼓岬,因此常位于颈静脉孔的偏外侧,强化扫描神经鞘瘤没有副神经节瘤强化明显,且其内常可见囊变坏死区。
②高位颈静脉球,正常颈静脉窝顶多不超过蜗窗水平,超过者称颈静脉球高位,临床出现搏动性耳鸣症状,CT可以清楚显示类圆形骨孔影,边界清楚光整,鼓室壁骨质局部缺失,MRI显示异常信号灶边界清晰,局部无占位效应。
③脑膜瘤,MRI平扫信号通常较均匀,或T2WI等低信号,增强扫描明显强化并出现脑膜尾征,CT平扫有时可发现不规则钙化灶,临近多伴骨质增生、硬化。
类型:原创
病例ID:ZYLM000004087
校对:王宇军
阅读:1131
文章已于2024-01-04修改






