
患 者:女,49岁。
主 诉:发现左颈部肿物1年。
现病史:患者1年前无意间发现左侧颈部肿物,当时未予在意,无疼痛,无吞咽及呼吸困难托不适,3个月前偶感肿物似增大,到**医院就诊,行颈部肿物彩超提示颈动脉体瘤可能,行颈部CT平扫及增强提示:左侧颈部占位,考虑为副神经节瘤可能。建议手术治疗。
体格检查:左侧颈部颈动脉搏动处触及一长径约7cm大小质硬肿物,不随吞咽而上下活动,无明显压痛,活动度差。
入院查血清儿茶酚胺浓度属于正常范围,其它指标未见异常。
病案讨论
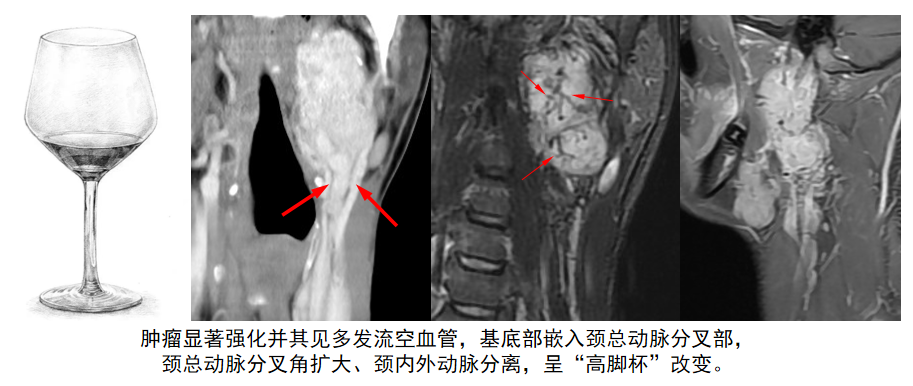
颈部CT平扫及增强示:左侧颈动脉鞘旁可见一椭圆形软组织密度影,大小约为6.5*5.4*3cm,边界清,增强后病灶显著持续强化,其底部位于左颈总动脉分叉部并包绕颈内、颈外动脉。颈部MR平扫及增强显示病灶呈等T1、稍长T2信号改变,DWI呈稍高信号、ADC等信号,增强示病灶明显强化,并其内可见多发迂曲流空血管影。诊断为左侧颈动脉体瘤可能性大。
手术过程:肿瘤呈灰褐色,副血供,大小约为7*5*3cm,瘤体包饶颈外动脉,与腮腺粘连,游离保护迷走神经及喉上神经,充分游离分离瘤体及周围粘连后,因瘤体包饶颈外动脉并与颈内、外静脉粘连,结扎离断颈内、外静脉后在颈总动脉分叉处及瘤体远端缝扎并切断颈外动脉,将瘤体及受累颈外动脉一并切除。
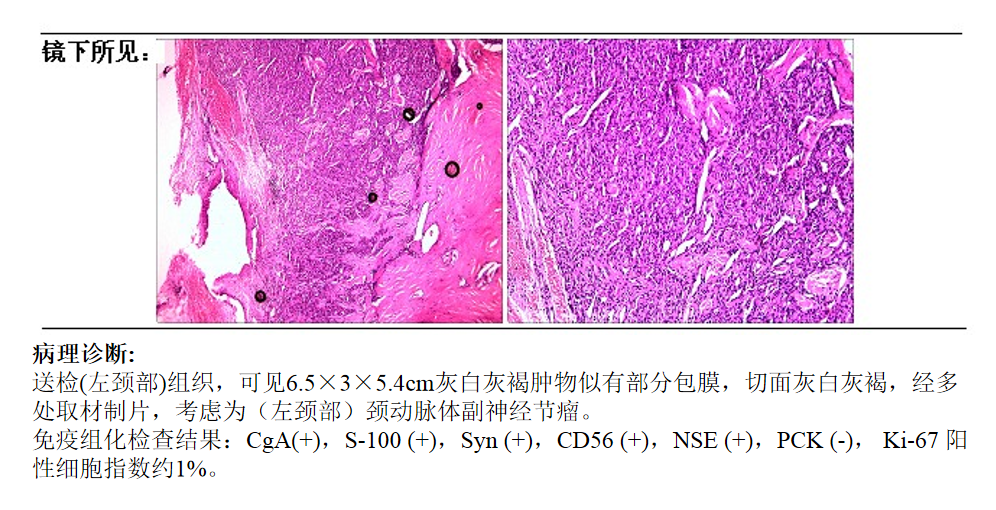
最终病理诊断为(左侧颈部)颈动脉体副神经节瘤。
颈动脉体是人体最大的化学感受器,位于颈总动脉后部,由颈外动脉供血,受舌咽神经支配。组织学上,颈动脉体由称副神经节细胞及化学感受体细胞组成。颈动脉体瘤(carotid body tumor,CBT)是一种少见的发生在颈动脉体的化学感受器肿瘤,起源于副神经节细胞,是颈部最常见的副神经节瘤,可呈多中心性起源。发病原因可能与环境因素有关,散发性发病原因可能与高海拔地区导致慢性缺氧而刺激颈动脉体增生有关,而家族性发病与基因缺陷有关。CBT可发生于任何年龄,发病无明显性别差异,以40~60岁最多见。最常发生于颈总动脉分叉处,肿瘤较大时常引起颈内、外动脉分叉增大,或将血管包绕。肿瘤也可向颅底及咽部生长,压迫舌咽、迷走和颈交感神经。肿瘤一般实质性,大部分CBT局限于颈动脉外膜,在颈内动脉与颈外动脉分叉处逐渐包绕动脉壁及脑神经,仅有少数瘤体超越外膜侵犯动脉壁全层。
组织学检查很难确定良、恶性,组织学上的良、恶性与临床生物学行为及预后缺乏明确关系。诊断恶性病变以局部浸润或淋巴结转移,或远处器官或淋巴结转移为标准。CBT生长缓慢,多数不伴有临床症状,典型病例由于触及颈部一侧肿块搏动或压迫症状而就诊。功能性颈动脉神经节瘤不常见,但已有相关报道,其临床表现除颈部肿块及压迫症状外,还存在头痛、高血压、心悸、多汗和恶心等提示儿茶酚胺分泌增多的症状。绝大多数CBT是良性肿瘤,恶性约占5%~30%,可转移至局部淋巴结、肺、骨、肝以及腹壁等。
影像学表现:MSCT可准确地显示肿块的位置、形态、大小,MSCTA可准确测量颈动脉角,显示肿块与颈内外动脉及周围骨质结构的位置关系。CBT表现为颈动脉鞘内颈动脉分叉水平异常信号肿块影,边界较清晰,可见低信号包膜,T1信号稍高于周围肌肉信号,T2表现为混杂高信号,脂肪抑制序列呈稍高混杂信号,肿块内于各个序列可见到条状或类圆形低信号为丰富的流空血管影(“胡椒盐征”)。肿瘤体积较大时,可推移、压迫颈内外动脉,致颈内、外动脉夹角扩大形成“高脚杯”、“抱球状”改变,部分肿瘤可包绕颈内、外动脉。
鉴别诊断:
1. 神经鞘瘤:多位于颈动脉分叉的后方,内部可见钙化或坏死灶,瘤体血供不及颈动脉体瘤丰富,增强扫描强化程度不及颈动脉体瘤,且易出现坏死、囊变,肿瘤通常将颈总动脉和颈内静脉分别推压向前或前外侧、内后方或内侧深部移位,不引起颈内外动脉分离。
2. 颈部血管瘤:病理类型常为海绵状血管瘤,由扩张的海绵状血窦构成,增强扫描多呈结节状强化,平扫可见静脉石样钙化,此征可提示颈部血管瘤的诊断。
3. 巨淋巴结增生症(透明血管型):单发多见,位于颈动脉鞘周围间隙,富血供肿瘤,表现为显著持续强化,密度、信号较均匀,其内及周围可见流空血管影,但不及CBT明显;分枝状或簇状钙化具有一定特征性,有时与CBT鉴别困难。
4. 颈动脉瘤:颈动脉体瘤与颈动脉瘤均可为搏动性肿块,临床易混淆。真性动脉瘤为颈动脉本身的局限性扩大,假性动脉瘤为动脉旁局限性厚壁血肿。颈动脉瘤表现为均匀性明显强化,密度与颈动脉一致,而颈动脉体瘤强化程度较颈动脉轻,并多引起颈内外动脉分离,颈动脉瘤无此表现。
类型:原创
病例ID:ZYLM000003600
校对:王宇军
阅读:1593
文章已于2023-11-15修改






