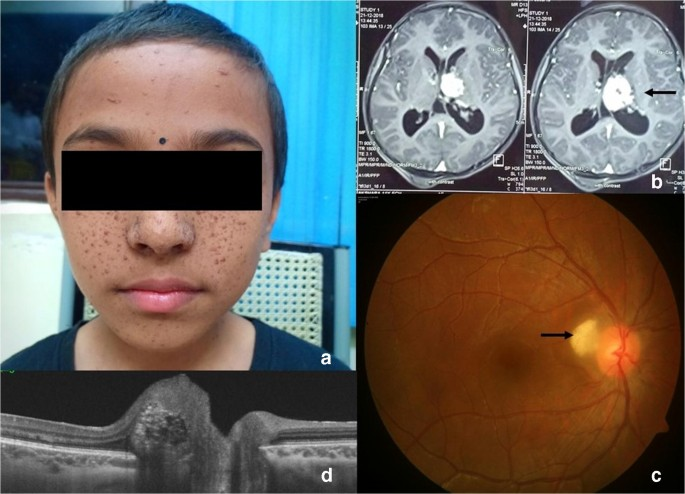
女性,2岁4月,反复抽搐 1 年。
案例讨论
影像所见:双侧侧脑室室管膜下见多发结节状短T2信号(钙化),左侧侧脑室额角室管膜下见类圆形稍短T1等T2信号,大小约0.9cmX1.5cm,病灶无扩散受限,增强后病灶明显强化,增强后右侧侧脑室室管膜下亦见一明显强化结节,直径约0.5cm。双侧额颞顶枕叶皮质及皮质下见多发斑片状稍长T1稍长T2信号,水抑制序列呈高信号,白质区条状稍长T1稍长T2信号,增强扫描病灶无强化。
诊断意见:结节性硬化并室管膜下巨细胞型星形细胞瘤。
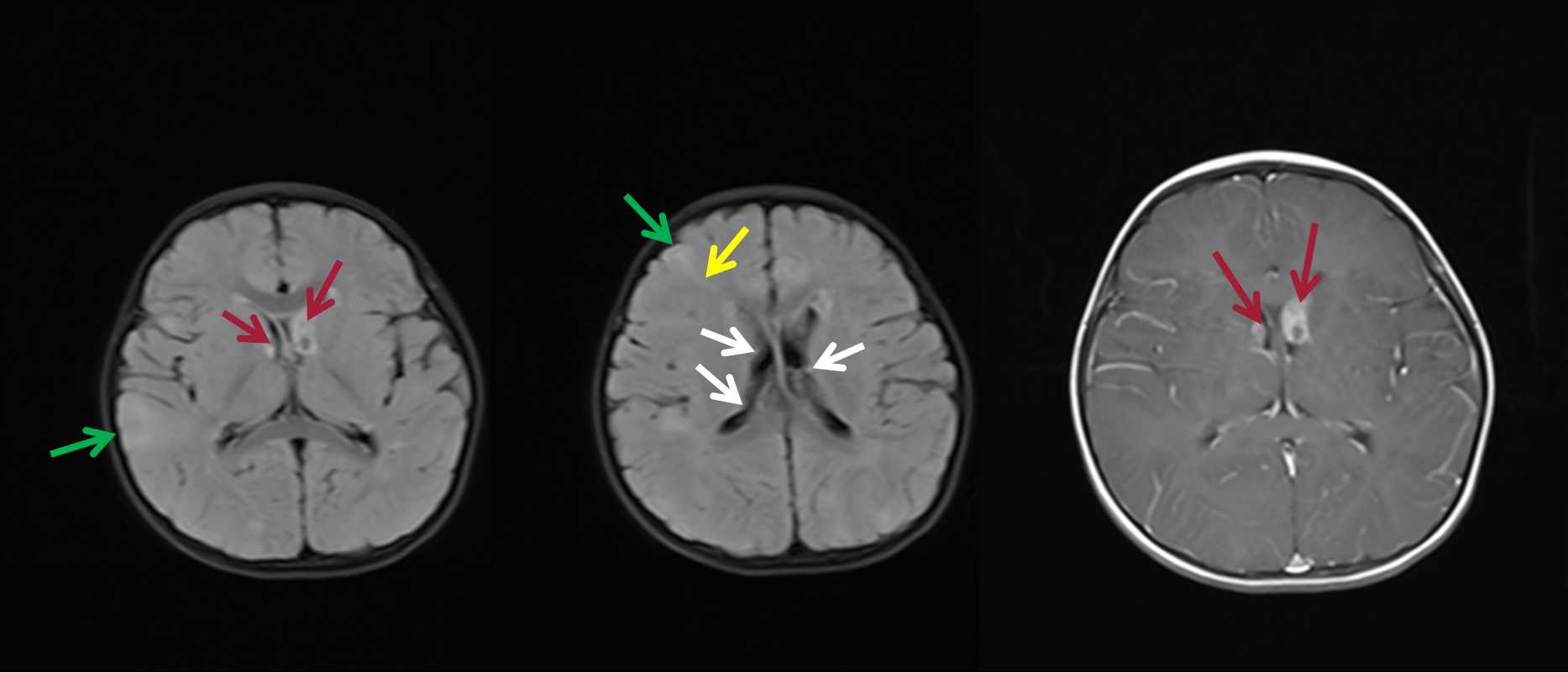
下图:白箭头示室管膜下结节,绿箭头示皮质/皮质下结节,黄箭头示白质线,红箭头示室管膜下巨细胞型星形细胞瘤。
结节性硬化症(tuberous sclerosis complex.TSC)又称Bourneville病,是一种单基因常染色体显性遗传性神经皮肤综合性疾病,突变基因为TSC1-2,可呈遗传性或散发性(胚胎早期突变),发病率约为0.153/10万、影响全球多达100万人。TSC可导致由外胚层分化的单个或多个器官同时或贯续发生错构瘤、良性肿瘤、如中枢神经系统病变、皮肤黏膜病变、腹腔、心脏、肺部病变等。
病因及发病机制:自发突变占病例50%~86%,其余部分作为常染色体显性遗传。在大多数此类情况下(约80%),该突变已缩小为2个肿瘤抑制基因,均为mTOR途径的一部分:TSCI在染色体9q32~9q34上编码hamartin;TSC2在16p13.3染色体上编码tuberin。hamartin/tuberin复合体通过抑制 mTOR激活物Rheb负性调节mTOR通路。正常mTOR通路影响神经干细胞分裂、神经环路形成、神经可塑性及行为功能,并参与基因转录、蛋白质翻译起始、核糖体合成、细胞周期调控及DNA损伤修复等, mTOR功能异常引起多发错构瘤样病变及肿瘤形成。
临床表现:典型结节性硬化患者通常在儿童时期出现三联征:癫痫发作、智力障碍、皮脂腺腺瘤。仅在少数患者中可以看到完整的三联征。
临床诊断标准:符合以下2个主要标准/1个主要标准+1次要标准。
主要标准 | 次要标准 |
面部血管纤维瘤/前额斑、甲下/甲周纤维瘤 | 牙釉质纹孔 |
≥3个黑色素沉着斑、鲨革斑 | 错构瘤性直肠息肉 |
多发性视网膜结节状错构瘤 | 骨囊肿 |
皮质、皮质下结节 | 脑白质放射状移行线 |
室管膜下钙化结节 | 齿龈纤维瘤 |
室管膜下巨细胞型星形细胞瘤 | 非肾性错构瘤 |
心脏横纹肌肉瘤 | 视网膜色素缺失斑 |
淋巴管平滑肌瘤病 | 五彩皮肤病变 |
肾脏血管平滑肌瘤 | 多囊肾 |
影像学表现
(1)室管膜下错构瘤:TSC 最重要的影像学表现之一。常见于侧脑室体部外侧壁和侧脑室前角的前部、孟氏孔后方、尾状核头部、侧脑室颞角等处。多数结节可有钙化,CT显示清晰。T2WI显示室管膜下结节明显优于PDWI和T1WI,是由于在T2WI上凸入脑室的高信号结节与低信号的脑脊液形成鲜明对比,易于观察,而T1WI上结节为等或低信号,会受到高信号脑脊液的部分容积效应的影响,显示不如 T2WI清晰。
(2)皮质或皮质下错构瘤:皮层或皮层下结节为发生于皮层累及皮层下的错构瘤样病灶,其内含有异常巨细胞,为不成熟神经干细胞异常分化的结果,是癫痫发作的病理基础。95%的皮层或皮层下结节为多发,50%可有钙化,病变多分布于额顶叶,分为2种类型:脑回“面包圈样”病灶(Pellizzi1型)和脑回“H”形病灶(Pellizzi 2型)。前者为脑回肿胀、表面变平;后者为肿胀的脑回中央可见凹陷,常见于较大儿童和成年人。皮层或皮层下结节增强扫描均无强化。皮层或皮层下结节在CT上可见片状钙化影。T2-Flair对病变显示优于T1WI
(3)脑白质区异常信号:对TSC的诊断具有特征性意义,可分为3种类型:①放射状线状T2WI高信号灶,从脑室或近脑室白质延伸至正常皮层或皮层下结节;②楔形T2WI高信号灶,尖端位于或邻近脑室壁而基底位于皮层或皮层下结节:③不定形或肿胀T2WI高信号病灶。
(4)室管膜下巨细胞星形细胞瘤:1.7%~15%的TSC并发脑肿瘤,多为孟氏孔区室管膜下巨细胞星形细胞瘤,发病部位具有诊断特征性。其为良性错构瘤样病变,含有不成熟神经细胞和胶质细胞。瘤体 TI等轻显信号信号常不均匀,可见血管流空的低信号区。除坏死囊腔外,常为较均匀明显强化。室管膜下巨细胞星形细胞瘤,可伴有小脑萎缩、梗死、脑动脉瘤、Chiari畸形、小头畸形、蛛网膜囊肿、脊髓瘤。
类型:原创
病例ID:ZYLM000003084
校对:王宇军
阅读:976
文章已于2023-09-22修改





